预知疾病
撰文 阿布纳·路易斯·诺金斯(Abner Louis Notkins)
翻译 赵瑾
没有任何征兆,疾病突然降临到中年妇女安妮的身上:右手不听使唤,连笔都握不稳了!几周之后,右脚也有些瘸了。短短几个月内,安妮的健康状况迅速恶化,她不得不去咨询神经科医师。经过诊断,她患的是多发性硬化症(multiple sclerosis),这是一种能够致残的自身免疫疾病。通常,人体免疫系统只会攻击入侵的细菌和病毒,利用抗体和各种白血细胞来识别和杀死这些入侵者。但在自身免疫疾病中,一部分人体免疫系统却误将某些自身组织作为攻击目标。安妮所患的疾病,正是由于免疫系统攻击了自身的神经组织,削弱了她的行动能力。
自身免疫疾病严重损害着人类的健康,已成为人类的第三大致病、致死原因,仅次于心脏病和癌症。在美国,5%~8%的人都患有这类疾病,每年为此花掉的医疗费高达数百亿美元。目前,已知的自身免疫疾病超过40种,包括常见的I型糖尿病(胰岛素依赖型)、类风湿性关节炎(rheumatoid arthritis)和乳糜泻(celiac disease)。
一个医学发现为人类带来了希望。在过去10年中,越来越多的研究显示,在自身免疫疾病出现明显症状的数年前,人体就会产生一些自身抗体(autoantibody),它们会慢慢侵蚀自身组织。组织受到的伤害累积到一定程度,病症才会表现出来。自身抗体的发现改变着医生和研究人员对自身免疫疾病的看法:这意味着有朝一日,医生可以检测健康人的血液,看其中是否含有某种自身抗体,预测这个人在今后会不会患上某种疾病。有了这种准确的疾病预测方法,病人就能利用药物和现有的干预手段,预防或延迟病症的出现。
不过,预防疾病也不是一件容易的事。很多时候,预防疗法的运用必须根据具体情况加以调整。在某些疾病 (如重症肌无力,myasthenia gravis)中,自身抗体加剧了病情的恶化,因而抑制这些抗体的活性,就能达到治疗目的。还有一些疾病是由免疫细胞(例如T淋巴细胞和巨噬细胞)引起的,在病情的发展过程中也会出现自身抗体,不过它的作用可能只是发出警报。在预防这类疾病时,针对的目标应该是引起疾病的免疫细胞,而不是自身抗体。
利用自身抗体预测疾病,是预防医学(predictive medicine)及预防医护(preventive care)领域的一大变革,但这种方法想要走进现实,还需要一些时间,更需要科学家付出艰辛的努力。我们已经发现了许多自身抗体,但还需要多次大规模试验来验证预测的准确性。假如我们能够开发出成本低廉的自身抗体快速检测方法,这类检测就会像检测血液中的胆固醇含量一样,成为常规检查的一部分。
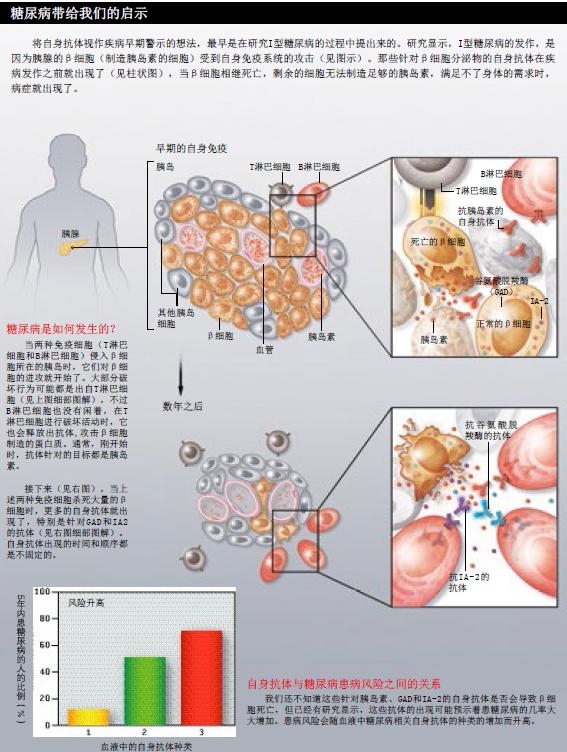
糖尿病带来的启示
在I型糖尿病患者体内,科学家发现了一些自身抗体,而且在明显的病症出现以前,自身抗体就已经出现在病人的血液中了,这是不是意味着,检测自身抗体就能预测某人患糖尿病的几率呢?
了解遗传学进展的人或许会问,为什么研究人员非要开发检测自身抗体的方法呢?医生不是很快就能找出人体内的疾病基因,并预测一个人的患病风险吗?其实,大多数慢性疾病的发生,都是各种环境因素和多个基因共同作用的结果(这是一个很复杂的过程,每一个基因都与疾病的发生有关,但单个基因所起的作用又十分有限)。因此,即使找到了与某种疾病有关的基因,也无法确认这种疾病就一定会出现。相反,如果在一个人的体内检查到自身抗体,则说明某个致病过程已经在悄悄进行了。当然,检测致病基因也有好处,这样我们就能找到易患遗传性疾病的人群,以便提早检测他们体内的自身抗体。
我们最先在I型糖尿病患者的身上,发现了自身抗体拥有预测疾病的“特异功能”。I型糖尿病的患者大多为儿童或青少年,病人的免疫系统会“伏击”胰腺中制造胰岛素的β细胞。胰岛素能帮助细胞吸收血液中的葡萄糖,提供生存必需的能量。当身体缺乏胰岛素时,细胞就会挨饿,血糖浓度急剧上升,可能导致失明、肾功能衰竭等一系列并发症。
40年前,大家还不知道I型糖尿病是一种自身免疫疾病,没人知道到底是什么原因导致了β细胞死亡。到了上世纪70年代,比利时布鲁塞尔自由大学(Vrije University of Brussels)的威利·吉布茨(Willy Gepts)检查了不幸死于I型糖尿病的儿童的胰腺,发现淋巴细胞已经侵入了β细胞的“地盘”——胰岛(islet of Langerhans),这很可能是自身免疫活动的结果。此后不久,英国伦敦米德尔赛克斯医学院(Middlesex Hospital Medical School)的佛朗哥 ·博塔佐(Franco Bottazzo)证实,I型糖尿病患者的血液会与胰岛细胞发生反应,而正常人的血液则不会。这就说明,攻击β细胞的自身抗体在血液中循环。这个发现立刻引起了科学家们的兴趣,他们开始寻找β细胞中的自身抗原(会遭到自身抗体攻击的分子),希望这些抗原能够解释糖尿病是如何产生的。
过去20年内,科学家们进行了深入的研究,在那些刚刚患上I型糖尿病的病人体内,发现了3种主要的胰腺自身抗原:胰岛素、谷氨酸脱羧酶(glutamic acid decarboxylase,GAD)和胰岛细胞抗原-2(islet antigen-2,IA-2)。IA-2就是我在美国国立卫生研究院的研究小组发现的,它是β细胞中负责转运胰岛素的小囊泡的组成部分。科学家仍不清楚与这些抗原结合的自身抗体是否真和β细胞的死亡有关,但他们知道,70%~90%的I型糖尿病患者体内都至少存在一种自身抗体,灵敏度较高的检测方法就可以检查出来。现在,实验室利用这些测试方法来诊断I型糖尿病,并以此区分Ⅱ型糖尿病(Ⅱ型糖尿病并非自身免疫疾病,常见于肥胖的成年人)。令人惊讶的是,在大约5%的Ⅱ型糖尿病患者中,也能检查出自身抗体,原因可能有两种:这些患者要么是被误诊为Ⅱ型糖尿病,要么就是患上了混合型糖尿病。
科学家对3种自身抗体的研究投入了越来越多的精力,因为他们发现,在出现明显糖尿病症状之前很久,这些自身抗体就已经存在于患者体内了。在一项多个实验室联合进行的研究中,研究人员采集了数千名健康学龄儿童的血液样本,并对这些孩子的健康状况进行了长达10年的监测。当某个孩子患了I型糖尿病,研究人员就会调出他的血液样本,检测其中是否含有自身抗体。由于环境或遗传因素,某些孩子注定会成为糖尿病患者,但在症状出现的10年之前,他们的血液里就会出现一种或多种与糖尿病相关的标志性自身抗体。
在这项研究之前,一些专家还认为I型糖尿病是突然产生的,或许就是几个星期的事。最新数据却显示,事实并非如此。在大多数情况下,免疫系统悄悄地对胰腺进行长达数年的攻击,直到大量的β细胞相继死亡,胰腺无法为身体制造足够的胰岛素。这时,典型的糖尿病症状才会出现,例如过度饥饿、口渴以及尿频等。
这些研究成果让我们看到了一个诱人的前景:检测儿童的血液中是否含有自身抗体,医生就可以预测孩子们患I型糖尿病的几率。临床研究人员发现,身体内出现一种自身抗体的孩子,在5年内出现病症的几率为10%;出现两种自身抗体的孩子,患病几率升至50%;而出现3种自身抗体的孩子,患病几率高达60%~80%。
多年来,糖尿病的治疗与预防一直是医学界的大难题,预测患糖尿病几率的方法一经问世,立即在科研人员中引起了强烈的反响。举例来说,在发现预示性自身抗体之前,研究人员几乎无法对新的预防疗法进行临床试验,因为I型糖尿病的发病率很低,仅为1/400左右。也就是说,如果鉴定某种药物的预防效果,需要100名可能患病的人作为试验对象,研究人员就必须找来40,000名受试者参与试验。
现在,科学家们可以先检验受试者的血液,挑选出含有两种以上与糖尿病相关的自身抗体的血液,再找到血液的主人作为研究对象——如果不接受治疗,其中至少有一半的人很可能在5年内患病。由于受试者人数大幅“精简”,这类试验第一次有了可操作性。在一项研究中,医生选定了几千名具有高患病几率的人,为他们注射胰岛素,以测试这种疗法能否预防糖尿病。遗憾的是,这种方法并不成功,还得继续努力寻找有效的预防方法。
一旦在人体内发现自身抗体,往往就预示着I型糖尿病即将发作。这一发现使科学家不得不思考这样一个问题:在其他自身免疫疾病中,是否也存在同样的情况呢?研究人员将他们的研究焦点放在了类风湿性关节炎上。这是一种很常见的疾病,让全球1%的人饱受折磨。在类风湿性关节炎病人中,免疫系统会攻击并破坏关节的滑膜(关节腔内表面的纤维结缔组织),导致关节肿胀,长期疼痛,最终完全丧失活动能力。
预测其他疾病
不仅在糖尿病患者体内,在很多风湿性关节炎、乳糜泻病患者体内也会出现自身抗体,也就是说,对自身抗体进行检查,也能预测这两种疾病的患病几率。
免疫学家最近发现,在30%~70%的类风湿性关节炎病患者体内,都存在一种自身抗体,能与某些蛋白中的瓜氨酸(citrulline,一种氨基酸,最初从西瓜中分离出来)结合。目前的研究发现,在最初的病症出现之前(甚至早在10多年前),这种自身抗体已经存在于血液中了。携带该抗体的人日后患上类风湿性关节炎的几率,要比没有这种抗体的人高出14倍。
上述发现让很多医生兴奋异常,因为已有药物能有效防治或延缓关节炎的发作。如果能提早检测出病人的病情,就可以立即采取积极的药物治疗措施(如施用抗炎药物),延缓甚至终止关节灵活性逐渐丧失的可怕进程。在疾病初期进行治疗可以取得更好的效果,医生们要做的就是,对普通人或具有关节炎家族史的人进行筛查,找出体内已出现自身抗体的易患病人群,在他们的身体组织被自身免疫反应破坏之前展开治疗。不过,我们先得做一些准备工作。比如,进行更加深入的临床试验,证实自身抗体的确能预示关节炎的发作;开发价格便宜的测试方法;制定相关的操作规程,决定接受检查的对象、什么时候以及多久做一次检查等。
对于其他一些自身免疫疾病,检测预示性自身抗体可以提醒人们注意,应该避免与环境中的哪些诱发因子接触,才能阻止自身免疫反应的发生。就拿乳糜泻来说吧,小麦、黑麦以及大麦中的谷蛋白(gluten protein)会刺激免疫系统,对患者小肠发动错误攻击,使小肠无法正常吸收养分,腹泻、体重减轻、营养不良等症状就会接踵而至。在日常的饮食中,患者须将谷蛋白从食品中去除,避免摄食面包、意大利面以及其他谷类食品。
对乳糜泻致病机理的研究显示,许多病人都会产生一种自身抗体,与组织型谷氨酰胺转移酶(tissue transglutaminase,广泛分布于各种组织、体液中,在细胞分化、伤口愈合等许多生理过程中起着重要作用)反应。在病症发作的7年之前,这种自身抗体就会在病人体内出现。这就是说,如果在某人体内检测出了抗谷氨酰胺转移酶的抗体,只要他尽量避免摄入谷蛋白,也许就能预防这种疾病。不过,这种想法还没有得到验证。
“多功能”自身抗体
自身抗体不仅能预测自身免疫疾病,还能预测癌症等非自身免疫疾病,更有助于医生摸清病人的病情,真正做到对症下药。
免疫学家还在研究自身抗体,了解它们能否在其他方面起到早期预警的作用。例如,在已经确诊患有自身免疫疾病的病人体内,一些自身抗体也许能够帮助医生判断病情的恶化程度,以及可能达到的严重程度。
多发性硬化症的初期症状十分轻微,一段时间后可能还会消失。某些病人的症状也许很长时间内都不再出现,就算复发了,病情也很容易控制。但是,也有一些不幸的病人,症状不仅严重,而且频繁复发。在出现了初期症状的病人当中,医生们很想找出情况最糟糕的那一部分人,因为只有这样,才能对症下药。在2003年的一项研究中,100余名多发性硬化症的早期患者参与了试验,结果发现,体内有两种自身抗体的病人,在初期症状消失之后再次复发的几率,是其他没有自身抗体的病人的4倍。而且,前者的症状复发速度也比后者来得更快。这些结果说明,这种测试可以提供一种快捷的方法,预测多发性硬化症是否会恶化,以及病情恶化的速度。不过这种方法要想真正走向临床,切实指导疾病的治疗方案,还需要进一步研究。
过去几年,研究人员发现了一个有趣的现象——在一些通常认为与自身免疫无关的疾病(如某些癌症)的患者体内,也会出现自身抗体。尽管这些自身抗体也许不能控制肿瘤的生长,但世界各地的实验室都在进行试验,看这些抗体是否能用于癌症的早期检测。研究人员还在研究自身抗体对其他疾病的预测作用,例如动脉硬化症病人体内的自身抗体,也许预示着他们的脑动脉更容易被阻塞,从而引发中风。
未来的障碍
面对疾病,能做到“未卜先知”,的确很让人兴奋。但是,先不说鉴别预示性自身抗体是一件很困难的事,即使解决了这一难题,要在临床上应用自身抗体,仍有很多问题有待解决。
上文提到的研究都是由几个大学实验室完成的,研究对象也仅限于几种主要的自身免疫疾病。不过,研究人员和一些公司开始意识到,利用自身抗体能提升对病人的护理水平。他们正在努力扩展研究范围,发掘与其他免疫疾病相关的自身抗体。
这是一个极具挑战性的任务,研究人员必须在多年时间里,对一个庞大的人群进行持续观察,才能证明特定自身抗体能预示某种疾病。也就是说,研究人员必须采集数千名健康个体的血液样本,并在10年或更长时间内,对他们的身体状况进行跟踪调查,看他们是否会生病。这样的前瞻性研究不仅对后勤供应有很高的要求,还会耗费数千万美元的研究资金。
除了这种从头开始进行的前瞻性研究之外,还有一种方法是利用现有的健康数据库,进行回顾性研究。多年来,美国的数据库一直在不停地填充数据,其中收集了很多美国军人和普通女性的血液样本、医疗信息。科学家们可以互相合作,找出已经患有自身免疫疾病的人群,然后在数据库中调出他们的血液样本进行检验,看其中是否含有预示性自身抗体。这种方法耗资较少,而且很快就能得到结果。少数研究人员已经开始了这样的合作。
另一个研究方向是识别迄今尚未发现的自身抗原。研究人员可以在人类基因数据库中挑选一些基因序列,在实验室中用这些基因合成蛋白质,再将蛋白质逐一与自身免疫疾病患者的血液混合。如果某种蛋白质是自身抗原,一定会与血液中的自身抗体结合,形成复合物,这样就能识别出自身抗原。识别工作完成后,我们就可以在前瞻性或回顾性研究中,衡量新发现的自身抗体的预测价值。
人类基因组包含了几万个基因,利用上述方法来寻找自身抗原,难度实在不小。不过,还是有不少研究小组在用这种方法筛选蛋白质。我的实验室就在有选择性地合成数十种蛋白质(与胰岛素分泌相关的胰腺蛋白),并将合成的蛋白与糖尿病患者血液中的自身抗体混合,看它们是否会结合在一起,以此寻找与I型糖尿病相关的自身抗原。
以前,医学的标准模式就是诊断-治疗疾病,而现在,这种模式正朝着预测-防治疾病的方向发展。今后10年~20年,至少对于某些疾病来讲,自身抗体的测试将会成为常规医学检验的一部分。
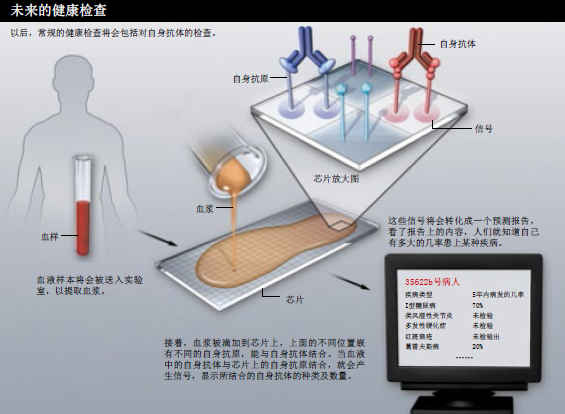
将来,当病人去医生那里检查身体的时候,或许一个简单的测试就能帮助医生检查出多种预示性自身抗体。到那时,医生把血液样本送到实验室后,常规化验项目除了胆固醇、血糖浓度等健康指标外,还会包括对自身抗体的检测。在实验室里,一台机器自动将血液滴加在嵌有已知抗原的微芯片上,血液中的自身抗体一旦与芯片上的一种或几种抗原结合,就会产生光脉冲,检测装置能立即接收到这个光脉冲信号。几个小时内,医生就能够收到一份由脉冲信号转化而来的健康预测报告。预示性自身抗体的存在并不意味着这个病人一定会生病,但它能够告诉我们,在未来的几个月或几年内,这个病人患糖尿病及其他疾病的几率有多大。
这些测试还可以和其他生物测试结合,为病人提供更精确的健康预测报告。HLA(人类白细胞抗原)基因的某些类型可以调控免疫系统,它们的存在与否也和I型糖尿病的患病风险有一定的关联。在预测某人的患病几率时,如果将检查HLA变异体的测试与检查预示性自身抗体的测试结合起来,准确性肯定会提高不少。
能对疾病“未卜先知”,的确让我们非常兴奋。但是,先不说鉴别预示性自身抗体是一件很困难的事,即使解决了这一难题,要实现临床应用,仍有很多问题有待解决。一个关键的问题就是费用。目前,在实验室中检测预示性自身抗体异常麻烦,需要花费不少人力物力。只有设计出快速、低成本的自动检测自身抗体的方法,才有可能对多种自身抗体进行筛选、鉴别。迄今为止,只有几家小型生物技术公司在试着设计这样的方法。
另外,我们还得决定到底哪些人需要检查、多久检查一次。在儿童身上检查成人才会犯的疾病,显然是白费力气,反之亦然。同样,检查的频率在一定程度上也取决于自身抗体出现的时间:有些自身抗体在症症出现的很多年前就会出现,因此每年检查一次即可,另外一些自身抗体只会提前几个月出现,那么每年必须进行数次检查。
就目前而言,利用自身抗体预测疾病的方法能否普及,最关键的因素在于,我们是否有相应疾病的防治方法。对于任何一种疾病来说,如果没有一套有效的预防、治疗方法,无法帮助病人抵御疾病,再准确的预测也毫无意义。一个大型研究项目正在深入研究自身免疫疾病,开发新疗法,但是鉴于这类疾病的复杂性和多变性,这一项目在短期内不太可能取得重大进展。
当然,对人类生死的预测还会引发一些伦理问题。有些人也许并不想知道今后会患什么疾病,在这种情况下,医生就应该尊重病人的决定。病人还担心,即使他们仍然健康,如果保险公司和自己的老板得到这些医疗信息,也许会因为未来的患病风险而歧视他们。遗传测试也面临同样的问题,有待更深入的讨论。
对未来的预测让人们兴奋不已,同时,又总是让人担心。然而,如果我们能善加利用自身抗体,无数病人和医生将会从中受益。一旦发现预示性自身抗体,提前采取预防措施,将疾病扼杀于萌芽状态,人们将会享受到更长久的健康年华。
请 登录 发表评论